
医用耗材带量采购不会缺席。在安徽、江苏等省份先行先试后,全国范围内开展高值医用耗材的带量采购已成定局。
对于医用耗材的采购,以往医院也会与企业进行谈判,但此次所指向的“集中”两字却更有深意:无论是各省份还是中央层面,均已下决心将价格高昂的医疗器械进行系统化管理,路径则是从统一编码开始,逐步合理使用,并将监管、评估等职能不断融入。
第一财经从上海医药集中招标采购事务管理所获悉,医用耗材编码的相关管理办法有望于近期落地,该产业即将进入透明规范的管理轨道。
从药品降价到耗材降价,其遵循了怎样的卫生经济逻辑?如何全盘施政,才能为国家层面的医用耗材采购流程护航?
高值医用耗材是什么?
对高值医用耗材的探讨,要从明确其定义开始。
2012年发布的《高值医用耗材集中采购规范》将高值医用耗材界定为血管介入类、非血管介入类、骨科植入类等十大类。
今年6月发布的《医疗机构医用耗材管理办法(试行)》中对“医用耗材”的描述是“经药品监督管理部门批准的使用次数有限的消耗性医疗器材,包括一次性可重复使用医用耗材”。
随后7月发布的《治理高值医用耗材改革方案》(下称《改革方案》)将“高值医用耗材”定义为“直接作用于人体、对安全性有严格要求、临床使用量大、价格相对较高、群众费用负担重的医用耗材。”
国家卫健委卫生发展研究中心药物政策研究室主任傅鸿鹏是医用耗材行业的深入研究者。他认为,高值医用耗材是医疗器械产品的一个子集,同样遵循我国医疗器械按Ⅰ、Ⅱ、Ⅲ类分类审批的准入原则;而高值医用耗材主要属于第Ⅲ类器械,少数属于第Ⅱ类器械。
市场调研机构Evaluate发布的信息显示,2017年全球医疗器械市场规模为4281亿美元,预计到2030年全球医疗器械市场规模将达到5607亿美元。而我国2018年医疗器械市场规模也超6000亿元。
医用耗材市场有何特点?
目前,我国的医用耗材市场有两个明显特点。
一方面,从市场层面看,我国的医用耗材乃至医疗器械仍严重依赖进口。相关数据显示,2018年上海各大医疗机构对境外医用耗材的采购比例占到了68.66%,其他主要采购地是江苏、上海和山东。
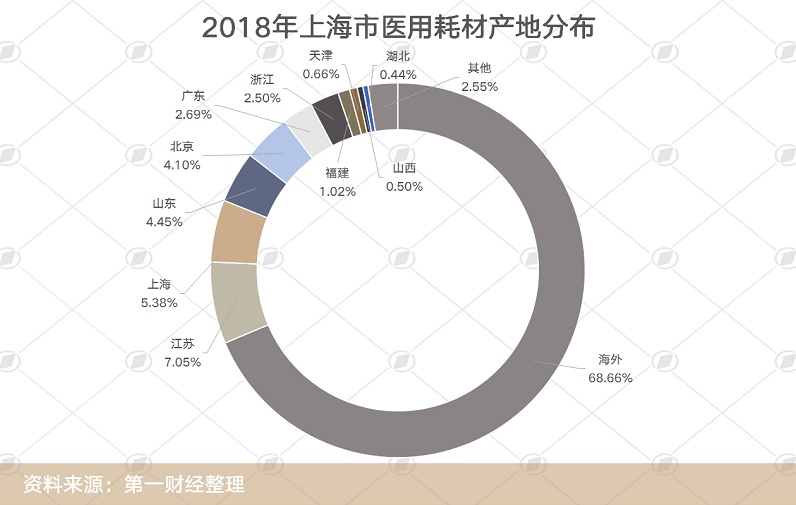
因此,如何运用市场规律,拓宽供应渠道,降低企业生存压力,使机制灵活顺畅地长效运营下去,是提高国产化率的关键,也是促进行业发展的核心。
另一方面,从行政角度看,我国的医用耗材的定价不同,编码也不同。同样一款医用耗材在各省市的售价不尽相同;且缺乏统一的命名规则,“同名异物、同物异名”现象也常有发生。
《上海卫生健康政策年度报告2018》显示,国家层面医用耗材目录众多,中国医学装备学会、国家卫生计生委卫生发展研究中心、工信部等都建立了各自的医用耗材目录。
因此,各地医保部门也正逐步通过医用耗材编码的统一制定,使产业透明规范,这也给下一步以尽可能小的质量差异实施集中采购做好铺垫。
带量采购的根本逻辑
据《改革方案》重点任务分工表,取消医用耗材加成、完善分类集中采购办法,是今年底前需要完成的工作。这也意味着,医用耗材降价迫在眉睫。
“对于临床用量较大、采购金额较高、临床使用较成熟、多家企业生产的高值医用耗材,按类别探索集中采购,鼓励医疗机构联合开展带量采购谈判,积极探索跨省联盟采购。”《改革方案》称。
如何探索?多数业内人士认为,可以借鉴此前药品“4+7”带量采购的上海经验。
第一财经记者从相关部门获悉,自从今年3月20日上海正式执行4+7试点以来,药品采购的合同量已完成了85%。目前中选药品质量和供应稳定,中选企业、配送企业、医疗机构均准备充分,阳光平台和医保结算系统运行顺畅。
上海医保部门通过一系列配套措施如确保质量、货款预付、畅通供应、医院对药品的合理使用、正向激励等方法来保障“4+7”的顺利执行。
傅鸿鹏说,针对医疗器械,各国政策框架与管理部门的设置与药品基本一致,覆盖了准入、流通、价格、报销和临床使用等环节。这也就构成了一个基本逻辑,即将上述药品带量采购的经验复制于医用耗材上。

带量采购如何实施?
首先,哪些耗材可以被纳入带量采购的范畴?
一位接近上述政策制定的专家认为,临床替代性较好、差异性不大、已具有一定卫生经济评估条件的医用耗材将成为采购首选,而一些风险大的医用耗材,则不具备批量采购的条件。
这也是该政策实施的难点之一。因为,能进入招标环节的药品,一定通过了一致性评价,有国家食药监局背书,价格最低者中标即可;但不同的是,医药耗材的分类标准到目前为止都并不完善。
为解决医用耗材规格型号繁多,难以实现医保对其统一管理等问题,“医保医用耗材分类与代码”课题组引入国家药监部门耗材通用名管理理念,形成了216个医保通用名,并在此基础上形成了9011个分类标准。
不过,也有业内人士质疑称,药品通用名经历的时间很长、条件很充分,但是医用耗材仅仅还停留在探索阶段,更多的是在进行两者共性的梳理。
其次,如何确定带量采购的量?
“耗材和药品是有区别的,不能具体哪个产品哪个数量,而是要确定市场份额,这样才能从平台、临床、管理等方面具备更科学的操作性。”上述专家表示。
再次,医用耗材带量采购的模式如何确定?
对此,上述专家称,该模式仍然要采用竞价分组的原则,要基于卫生经济学的多维度衡量与评估。为使该模式更精准,要长期践行主观因素客观化、客观因素标准化的路径。“风险防控无处不在,管理者和采购方要应对患者病情是否适应产品的风险、医生能否立刻改变耗材使用习惯的风险等,这些都是需要考虑和灵活应变的。”
医院、企业受到这些影响
据8月7日江苏省首批高值医用耗材采购联盟的谈判结果,支架中选品种价格平均降幅为51.01%,起搏器的平均降幅为15.86%。而从7月30日安徽省高值医用耗材带量采购谈判结果来看,骨科脊柱类材料国产品类平均降价55.9%,进口品类平均降价40.5%。
对此,一位在公立医院任职的骨科医生向第一财经表示,医生会根据患者的情况来选择器械,“当然,进口器械的稳定性会稍强于国产器械”。
一位非公连锁骨科医院的负责人表示,以前三甲医院的骨科专家很少愿意加入私立医院,但如果耗材加成取消,一部分骨科医生有可能会走向市场,这对非公医院的发展是利好。
对于企业而言,“如强生、捷迈、史赛克等全球骨科耗材龙头企业,就一定会被约谈降价。国内的如凯利泰(300326.SZ)应该也会被约谈降价”。上述医生对第一财经说。
“一旦实行高值医用耗材的集中带量采购,市场份额最大的前几家供应商一定会入选。而对一些相对规模较小的企业来说,无疑是巨大的打击。”一家从事运动医学耗材的国内企业告诉第一财经。
据悉,目前该企业正在全国范围内铺设旗下骨科耗材的量,以期在带量采购时,获得一张进入谈判环节的入场门票。
建立价格服务体系与评估体系
相比起医用耗材的直接降价,决策者更多考虑的是对政策效果及可持续性的把握,这就需要远视的顶层设计,如医疗价格服务体系与卫生经济学评估体系。
上海医保局相关负责人认为,现阶段的带量采购其实只是一种应急机制。“我们更关注医疗服务价格管理及体系建设,这才是长远需要做的事。”
对于医疗价格服务体系,上述负责人称,医疗服务价格与医保部门职能有较大关联。一方面,要将医疗服务管理一项从原来仅有的支付扩展为定价、支付、评估和监测等;另一方面,要单设药品采购组织一项,用来进行招标、议价、采购等,并形成机制。
医疗服务项目在支付阶段被分成了三种:即准予支付、部分准予支付和不予支付。而部分准予支付,按照支付程度可分为限额支付、按比例支付。
比如业内热议的人工心脏、人工关节、骨内固定材料等就属于限额支付;而人工晶体材料费、心脏瓣膜材料费、冠心病介入诊疗导管及支架等都属于按比例支付。
另一方面,面对业界“项目纳入医保的标准该如何界定,更高费用和更好疗效间要如何抉择”的疑问,上述医保局负责人认为,评估体系的建立迫在眉睫。
“政府层面需要考虑宏观经济与民生问题,医院层面要考虑临床合理性,患者层面要考虑是否普惠,而医保基金层面则偏重经济性。所以,卫生经济学的评估体系建立迫在眉睫。”他说。
而这也预示着,未来具备了卫生经济评估下的医保管理,将逐渐向治理层面转变。项目的定价与影响因素将更完善,DRS(病种)标准也将更多地关注支付标准,并在适当空间下鼓励适宜技术的运用。